4.2. Schädel Hirn Trauma#
Schockraum:
- Glasgow coma scale (GCS)
max. 15 Punkte (min. 3 Punkte), siehe Tab. 18 GCS – Glasgow Coma Scale für den Erwachsenen.
Max. |
Punkte |
Reaktion |
|
Augenöffnung |
4 |
4 |
spontan |
3 |
auf Ansprache |
||
2 |
Schmerzreiz |
||
1 |
nicht |
||
Verbale Antwort |
5 |
5 |
klar |
4 |
verwaschen |
||
3 |
unzusammenhängende Worte |
||
2 |
unartikuliert |
||
1 |
nicht |
||
Motorische Reaktion |
6 |
6 |
spontan |
5 |
gezielte Abwehrbewegungen |
||
4 |
ungezielte Abwehrbewegungen |
||
3 |
Beugesynergien |
||
2 |
Strecksynergien |
||
1 |
bewegt gar nicht |
||
Oberste Prämisse ist es Zeitverzögerungen zu vermeiden! Ist die Dura intakt spricht man vom geschlossenen SHT. Ist sie eröffnet (direkt oder indirekt über NNH/Ohr) spricht man vom offenen SHT.
- Am Unfallort und im Schockraum muss ein orientierender Neurostatus gemacht werden
GCS: 3-7 schweres SHT, 8-12 mittelschweres SHT, > 12 leichtes SHT
Pupillen: Mydriasis bei 35-40 ICP (Seitendifferenz, Herdblick bei Insult zur Ischämieseite, bei Blutung zur Gegenseite)
Hinweise auf Einklemmung sind Mydriasis, Streckkrämpfe, vegetative Entgleisung oder Bradykardie
Halbseitenzeichen? Querschnittlähmung?
- Weitere Informationen über den Patienten einholen
Alter, Notfallereignis mit Zeitpunkt, initialer Neurostatus, Komorbititäten, Medikamente (durch NA, Antikoagulation?) AMPLE (Allergie, Medikamente, past history, last meal, Events to incident)
- Patienten versorgen
Monitoring (RR, HF, SO₂, Arterie, mind. 2 Zugänge), Oberkörper 30° hochlagern bei stabilen Kreislaufverhältnissen, Gerinnungssubstitution; Zielblutdruck festlegen; Temperatur-DK, Magensonde (Bei frontobasalen Frakturen nur oral NIE nasal!)
ITN bei GCS <9 (O₂-Versorgung sichern, Aspirationsschutz, ICP-Steuerung über paCO2, Sedierung senkt O₂-Verbrauch), RSI ev. FIO; Midazolam und Ketanest empfohlen!
Begleitverletzungen ausschließen: Ev. Abdomensono, C/P (Pneu, Serienrippe, Hämatothorax), Frakturen d. Extremitäten
CCT + HWS, Abd, Thor, mit OK-Hochlag. 30°, Schmerztherapie, liegenden Stiff neck belassen.
Neurochirurgen: OP ? (Entlastungskraniotomie, EVD (ventrikulär, lumbal), oder konserv. ?
Eine Herniation kann tonsillar, transtentoriell, subfalcin oder transcalvarial. Klinisch zeigt sich durch den Druck des N. oculomotorius auf die Felsenbeinkante eine Mydriasis.
- Cushing Reflex
Hypertension + Bradykardie mit irregulärer Cheyen Stokes Atmung bei Einklemmung
- Intensivtherapie
Ziel: Vermeidung sekundärer Hirnschäden durch Einblutung, oder ein fokales oder diffuses Ödem = NEUROPROTEKTION durch Vermeidung hypo- oder hypertensiver Phasen und adäquater Oxygenierung.
Normotension: MAP = ICP + CCP (60-70 mm Hg) Med: Noradrenalin, Ebrantil-Perfusor…
Normovolämie: isotones und hypertones NaCl, HES, Hypotone Lsg. wie Glucose 5 % oder RL sind kontraindiziert.
Normale Serumosmolarität: Na 140-150 mmol / l
Normoglykämie: BZ 120-150
Normokapnie im unteren Bereich: paCO₂ 33-36
Normothermie: < 37°
- Regulation des CBF
Autoregulation zwischen 60-140MAP konstanter CBF, außerhalb dieses Bereiches abhängig vom MAP
lineare Beziehung zum paCO₂: steigt dieser um 1 mm Hg, steigt CBF um 2ml/100g/min
paO₂-Schwellenwert: paO₂ < 50 mm Hg = steigt der CBF. Der CPP (Cerebraler Perfusions Pressure) sollte zwischen 60 und 70 mm Hg liegen! (MAP – ICP = CPP)
Der intracranielle Blutfluss beträgt 14 % des Herzminutenvolumens und verbraucht 25 % des Ruhesauerstoffverbrauches.
BHS: mechanische Barriere mit Tight junctions und metabolischer Barriere, H2O + CO₂ + O₂ kann frei diffundieren. Schützt vor Toxinen, hält Glucose im Gehirn stabil, hält Neurotransmitter im Gehirn, Kontrolliert den Elektrolyttransfer.
Liquor: Die Produktion erfolgt im Plexus choroideus, ca. 150 - 550ml, HWZ 2-6h, Ultrafiltrat des Blutplasmas, dämpft Gehirnmasse, reguliert Atemzentrum der Medulla oblongata durch den CO2Gehalt.
CCT-KO: bei Vigilanzverschlechterung/Somnolenz beim wachen Patienten, beim intubierten Patienten, 6 h nach dem Trauma Blutungskontrolle. Hirndruckzeichen im CCT sind das Verstreichen der basalen Zisternen und Verlust der Sulci, Midlineshift mit Abklemmung der Gefäße an der Falx cerebri mit Perfusionsstop (CT-Angio, transcranieller Doppler)
- Monro-Kellie-Doktrin
intrakranielles Volumen = 85 % Hirn + 5 % Liquor + 10 % Blutmenge ist immer konstant! (Erwachsener 10 % Reserve, Kind 5 %) ICP-Anstieg erfolgt exponentiell. Das Gehirn braucht 20 % des Sauerstoffs im Körper (15 % HZV)
- Inverse Steal Syndrom
im gesunden Hirn Vasokonstriktion, Blut rinnt in vasodilatierte betroffene Areale. + Respiratorische Alkalose neutralisiert die Laktatazidose des Gehirns = CBF sinkt = Gefahr des hypoxischen Schadens.
- ICP
5-15 mm Hg normal
<20 SHT normale Vigilanz
20-40 Somnolenz, Kopfschmerz, Erbrechen
35-40 Mydriasis
45-80 Koma, Einklemmung Hirnstamm, kurzzeitig beim Husten (ca. 50!)
Kinder: bis 2a 4-10, >2a 20-25 (off. Fontanellen), CPP Ng 25, Sgl. 40, Jugendlicher 70 mm Hg
Ein ICP-Monitoring erfolgt mittels Codman-Sonde (misst Druck im Gehirngewebe) oder EVD (misst Druck im Ventrikel).
- Maßnahmen zur ICP-Senkung
15 bis 30° Oberkörperhochlagerung mit Neutralstellung des Kopfes
Tiefe Analgosedierung mit Optimal Handling Kat.I
Liquordrainage EVD, neurochirurgische Entlastungsoperation
Mannitol 0,5-1 g / kg KG (Hyper-HAES, TRIS; TRIS beeinflusst Liquorazidose und Ödem günstig)
Kurzfristig: Hyperventilation paCO₂ < 30 mm Hg.
Ev. Milde Hypothermie 33-34°C bei therapierefraktären Krisen mittels Coolguard
- Optimal Handling Kategorisierung
I) Keine Körperpflege, 1× in 12 h absaugen + Tubusumlagerung + Mundpflege unter Relaxierung
II) Partielle Körperpflege, vertiefte Sedierung statt Relaxierung, Stuhlsorge
III) 1xtgl. Körperpflege + Mundpflege, Physiotherapie möglich
- Chirurgische Therapie
Dekompression (osteoplastisch oder osteoklastisch) mit/ohne Hämatomentleerung, Bohrlochtrepanation. Goldstandard zur Liquordrainage ist die Ventrikelsonde, aber auch lumbal möglich.
- Beatmung
Pmax 35 mm Hg, PEEP 5-8 mm Hg, I:E < 1,5, paCO₂ 33-36 mm Hg, pO₂ >100, VT 6-8ml/kgKG. Bei schlechter Oxygenierung initial FIO₂ hoch, PEEP nur unter ICP-Kontrolle steigern!
Cave: neurogenes Lungenödem möglich
- Sedierung
Sufentanil: analgosierend und sedierend (NW: Abhängigkeit, Darmparalyse)
Propofol bis 4 mg / kg KG senkt cerebralen O₂-Verbrauch
Barbiturate: Thiopental oder Methohexital: senken ICP und O₂-Bedarf des Hirns
Midazolam: verstärkt die Opiatwirkung
Ketanest: beim beatmeten Patienten mit konstantem paCO₂ und stabilem MAP neuroprotektiv über NMDA-Rezeptoren.
Clonidin: sediert und verstärkt Opiatwirkung, bei Entzugssymptomatik, Weaning (0,0750,6 mg / h) NW: Bradykardie, selten Hypotonie
Ein Barbiturat-Koma bis zur Burst-Supression im EEG wird bei therapierefraktärer Hirndruckerhöhung oder beim therapierefraktären Status epileptikus angewendet.
- Allgemeine Maßnahmen
Ernährung: enteraler Kostaufbau sobald möglich, 12,5 kcal / kg KG beginnen und ab dem 3 Tag 25 kcal / kg KG.
Obstipationsprophylaxe: Erythromycin 3x 200 mg po, Gastrografin, Movichol,…
Thromboseprophylaxe: ersten 3-5 Tage bei massiver Blutung mechanische Thrombosestrümpfe, danach LMWH sc nach Rücksprache mit dem NC.
Stressulcusprophylaxe: Pantoloc, Sucralfat,…
Infektionsprophylaxe: Hygiene!!! AB zurückhaltend verordnen. Bei offenem SHT z.B. Cefotaxim/Claforan iv.
Dekubitusprophylaxe durch Deku-Matratze
- Labor
S100 = Verlaufsparameter SHT
Ziel-HK: 30 %
KO der EZ-Parameter: Leukos, CRP, IL-6, proCalcitonin
SSEP = somatosensible evozierte Potentiale, diese werden zur Quantifizierung einer Hirnschädigung gemessen. Eine pathologische Verlängerung ist ein prognostisch schlechtes Zeichen. Bei schwerer Schädigung der Leitungsbahnen fallen sie ganz aus.
- EEG
α-Wellen in Ruhe bei geschlossenen Augen, β-Wellen frontal, γ-Wellen beim Kind/Senium, δWellen > 4 Hz große langsame Wellen in Allgemeinnarkose. Eine Burst-Supression unter Thiopental ist eine zeitweise Unterdrückung (SUPPRESSION) der kortikalen EEG-Aktivität im Wechsel mit hochfrequenter EEG-Aktivität (BURST). Sie findet sich auch beim hypoxischen Hirnschaden.
- Komplikationen
Krampfanfälle: akut Midazolam, regelmäßig: Valproinsäure (Convulex, Depakine), Phenytoin (Epilan), Keppra (Levetiracetam), Vimpat (Lacosamid, KI bei AV-Block). Die antiepileptische Therapie kann nach dem ersten Anfall, soll nach dem zweiten und muss nach dem dritten Anfall begonnen werden.
Posttraumatischer Diabetes insipidus: durch vermind. ADH-Sekretion, ½ Amp. Minirin (= 2 µg iv. Desmopressin)
Cerebral salt wasting Syndrom: Hyponatriämie mit Volumenmangel + hohes Harnnatrium
SIADH mit Na und Wasserretention: Hyponatriämie führt zum Sistieren der ADH-Sekretion bei gestörtem Regelkreis bei SHT, Urinosm. > Serumosm. (<280), Oligourie.
- Mannit
0,25 – 0,5 g / kg KG rasch verabreicht senkt den ICP bis zu 4h! Es ist hyperosmolar (1100 mosmol / l bei 20 % Lsg), führt jedoch auch zur Hypotension und Dehydrierung mit Gefahr eines prärenalem Nierenversagens und Elektrolytstörungen. Erhöht die Blutviskosität.
- Risikofaktoren für sekundäre Hirnschädigung
Hypotonie
Hypoxie
Globale Ischämie bei CCP < 50 mm Hg
Regionale Ischämie bei Vasospasmus (erhöhte Flussgeschwindigkeiten im transcraniellen Doppler)
Anämie HK <30 %
Hyperkapnie > 38 mm Hg (ICP Anstieg durch Vasodil.) und Hypokapnie< 25 mm Hg (Ischämie d. Vasokonstr.)
- Hukkelhoven Score
Alter, Motor. Reaktin, Pupillen, Hypoxie, Hypotonie, CCT, Subarachnoidales Hämatom
Licox oder Raumedic-Sonde zur pO₂-Messung im Hirngewebe.
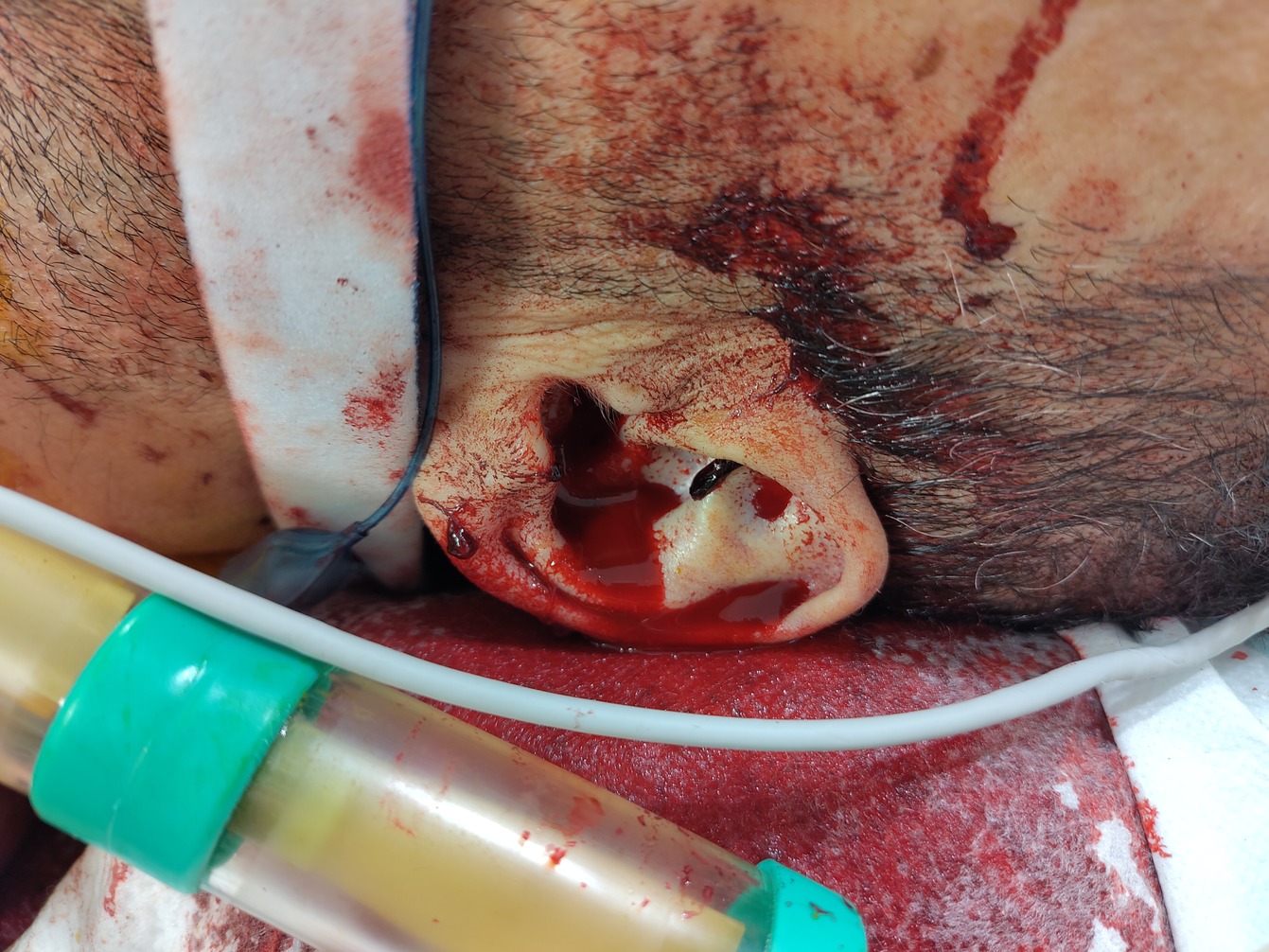
Fig. 9 Polytrauma: Blutung aus Ohr: Hinweis auf eine Schädelbasisfraktur#